Синуситы занимают 25-30% стационарной патологии ЛОР органов. Гайморит — самый частый из синуситов. Мнения о необходимости прокола при гайморите противоречивые. Разберем необходимость этой неприятной процедуры.
Содержание:
Что такое гайморит
Гайморит — воспаление слизистой придаточной верхнечелюстной (гайморовой) пазухи носа. Выделяют острое и хроническое течение.
Различают такие формы:

Гайморит
- эксудативная
- продуктивная
- альтеративная
- вазомоторная
- аллергическая
- смешанная
Причины гайморита
Инфекционные процессы бактериального и вирусного генеза. Чаще развивается после заболеваний дыхательных путей, насморка, гриппа, простуд, травм.
Хронический синусит развивается после длительного или часто повторяющегося острого воспаления синуса. Хронизация процесса обусловлена отрицательным влиянием общих и местных факторов. Сюда относится пониженная реактивность, нарушение выхода жидкости из синуса при разрастании и полипозе слизистой, искривлении носовой перегородки. Больные задние верхние зубы, корни которых располагаются в пазухе.

Хронический синусит
Присутствие инородных материалов в полости после непрофессионально выполненной стоматологической манипуляции. Оставленные в пазухе корни зубов, материал для пломбирования, дренажные турунды вызывают хроническое воспаление слизистой.
Воспаление чаще вызывается микроорганизмами, но может быть и асептическим. У здоровых людей микроорганизмы в синусе не определяются, случайное их попадание к заболеванию не приводит. Но если проникновение было обильным, микроорганизмы вирулентны, понижена местная реактивность или ослаблен организм, то заболевание развивается.
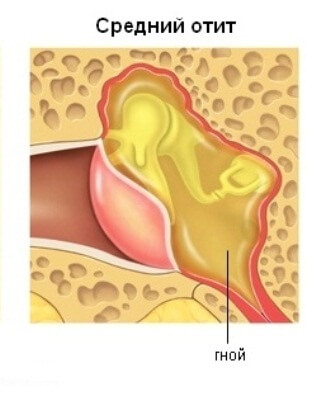
Патологические изменения в пазухе обусловлены катаральным или гнойным процессом.
Катаральное воспаление протекает с серозным пропитыванием слизистой и ее значительным отеком. Образуются псевдокисты. Слизистая может занимать даже всю пазуху. Нормальная ее толщина 1/10 мм. Периостальный слой не затрагивается.
При остром гнойном воспалении сильно выражена инфильтрация слизистой, она покрыта гнойным содержимым. Слои пропитаны лейкоцитами. Инфильтрация переходит на периост и даже на кость. Возникший периостит ведет к длительно текущему процессу. Не говоря уже об остеомиелите и остите.
Показания к проколу
- неэффективное лечение острого воспаления
- лечение хронического гайморита различных форм:
- катаральной
- серозной
- вазомоторной
- диагностическая пункция — проводят если имеются признаки синусита и данные рентгенодиагностики, которыми выявили патологические изменения в пазухе, особенности ее анатомического строения и расположение относительно других органов
Процедура прокола
Еще перед процедурой обязательно рентгенологическое исследование. Оно проводится с целью выявления снижения пневматизации пазухи, наличия в ней жидкости, патологических разрастаний, гипертрофий, неровности слизистой. При подозрении на кисту, опухоль, патологические соустья проводят контрастирование пазухи. Возможно выявление анатомических особенностей, которые повлияют на технику пункции.
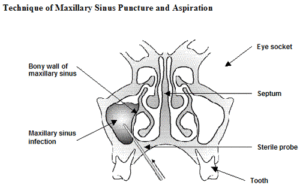
Как происходит процедура
- Обезболивание. Перед манипуляцией проводят обезболивание и вазопрессию сосудов слизистой носовых ходов (среднего и нижнего). Их смазывают раствором анестетика с адреналином. В данный момент используют различные комбинации местного анестетика и вазопрессора. После этого в носу появляется ощущение онемении, боль перестает чувствоваться, ощущается только нажатие.
- Собственно пункция. Для прокола применяют иглу Куликовского. Изогнутая трубчатая игла с канюлей. Специально разработана для прокола и промывания гайморовой пазухи. Возможно использование иглы для пункции субдурального пространства. По ориентирам в носу оториноларинголог находит место подходящее для пункции. Пункцию выполняют вращающими движениями. Иглу просовывают на 0,5-0,7 см. Болевые ощущения в этот момент зависят от толщины кости. Убедившись в правильном нахождении, врач отсасывает содержимое пазухи.
- Промывание. После прокола пациент наклоняет голову вперед и вниз, чтобы жидкость не попадала в горло. В случае если физиологическое соустье не функционирует, врач вынужден провести еще одну иглу, через которую будет осуществляться отток.
Начинают промывание физиологическим раствором натрия хлорида. Он бесцветный и не имеет запаха. Это позволяет оценить цвет, запах и вязкость содержимого. По характеристикам идентифицируют причину воспаления, узнают предполагаемые сроки лечения.
Доктор принимает решение каким антисептиком лучше промыть пазуху. Жидкость, которая прошла через шприц, выйдет через анатомическое соустье в нос, вымывая при этом содержимое.
Объем пазухи колеблется от 15 до 20 мл, промывают минимум пятью объемами. Начинают со 100 мл. В конце промывания в синус инстиллируют необходимое лечебное средство: антисептик или антибиотик объемом до 10 мл.
Игла извлекается, на место укола ставят плотный тампон, для предотвращения кровотечения. В ряде случаев через иглу в пазуху проводят полиэтиленовую трубку для осуществления шунтирования. Край трубки остается в носу, через него можно несколько дней проводить промывание без повторного прокола.
Стоит ли делать прокол?

Все за и против
Лечение гайморита по возможности стоит начинать с устранения причин заболевания. Если в организме присутствует источник инфекции, в первую очередь необходимо избавиться от него. Это могут быть больные зубы, миндалины, аденоидит, хронические воспалительные процессы любой локализации. Полипоз носа может перекрывать соустье. Устранив причину, пункция может не потребоваться.
При наличии показаний, которые перечислены ранее, прокол делать придется обязательно. Если, конечно, вы не хотите длительно болеть. Эффективность процедуры высока и доказана.
Прокол назначает лечащий врач. Понимая риск возможных осложнений и неприятность процедуры, он не назначит пункцию без необходимости.
Многие пациенты думают, что один раз сделав пункцию, придется повторять эту процедуру постоянно. Это не так. Для излечения может быть достаточно и одного прокола при остром процессе. При хронической форме, далеко запущенном процессе, неэффективности лечения процедуру повторяют несколько раз. Если клинического результата не видно, лишний раз делать прокол никто не будет. Примут решение о хирургическом методе лечения.
Также бытует мнение, что отверстие не зарастет и через него только больше будет «заразы» попадать. Это тоже миф. Дефект быстро заживает и становится непроницаемым.
Людей пугает болезненность процедуры. Умело выполненная анестезия избавляет от неприятных ощущений. Возможно ощущение давления или инородного предмета, но боль при этом не ощущается.
Последствия процедуры прокола

Пазухи чистые и здоровые
После процедуры возможна идентификация причины воспаления, что может изменить тактику лечения. Промывание пазухи ведет к очищению и уменьшению отека слизистой. Чистая слизистая выполняет функции гораздо лучше. Теперь она борется с заболеванием, а не удлиняет процесс выздоровления. Ведь главная функция слизистой — очищение. Когда на ней слой гноя, она уже не борется с инфекцией, а способствует хронизации процесса.
Патогенетически направленная терапия борется с причиной возникновения. Антибиотики убивают бактерии, противовоспалительные средства уменьшают воспаление, сосудосуживающие препараты способствуют раскрытию соустья пазухи с носом и нормализуют дренаж содержимого.
Рана быстро эпителизируется. Костный дефект восстанавливается чуть-чуть дольше. Но это не влияет на самочувствие и выздоровление. Возможно развитие головной боли. Но она хорошо купируется.
Осложнения после пункции
Местные осложнения:
- кровотечение

Кровь из носа
- гематома
- подкожная эмфизема
- воздушная эмболия сосудов головного мозга и сердца — при правильно выполненной процедуре не возникает
- пункция через верхнюю и переднюю стенки пазухи — нагнетаемый раствор попадает в глазницу или мягкие ткани, что, в свою очередь, опасно последующим абсцедированием и развитием флегмоны
Кровотечение тяжело предсказать. Сосудистая сеть расположена у всех по-разному. Для уменьшения кровотечения добавляют вазопрессор.
Остальные местные осложнения развиваются в результате ятрогений.
Общие осложнения:
- коллаптоидные реакции — побледнение лица, акроционоз, потеря сознания
- анафилактические или анафилактоидные реакции на анестетик, вещество для контрастирования и т. д.
- менингит
- сепсис
Коллаптоидные реакции предсказать очень трудно. Но врач должен быть всегда готов к таким осложнениям. Они быстро купируются без вреда для пациента.
Для избежания анафилактических и анафилактоидных реакций перед манипуляцией проводят аллергопробы.
Инфекционные осложнения, менингит, сепсис возникают при нарушении техники манипуляции или проведении ее при противопоказаниях.
Лечение гайморита после прокола
Сосудосуживающие капли уменьшают отек слизистой:

Схема лечения
- Нафтизин, Галозолин, Отривин — применяют 3 р/д по 5 кап. в обе ноздри.
- Эффективно средство общего действия — Ринопронт по 1 кап. 2 р/д.
- Биопарокса: принимают ингаляции 3-4 р/д. Курс 5-7 дней.
Антибактериальная терапия назначается в зависимости от возбудителя:
- Пенициллин 4 — 6 млн ЕД в сутки
- Эритромицин
- Тетрациклин
- Аугментин
- Амоксиклав
- Стрептоцид
- Сульфодимезин
При повышении температуры:
- Парацетамол
- Ибупрофен
Дозировка зависит от возраста и типа горячки.
Витаминотерапия. Зачастую применяют комплекс витаминов С, В, А, Е.
Результативность лечения является отсутствие симптомов болезни, исчезновение гнойного эксудата. Если проведено 4-7 промываний и в пазухе образуется эксудат, продолжать пункции не имеет смысла. Скорее всего, в слизистой уже имеются грубые изменения.
Лечение проколом поможет только на некоторое время. Чтобы избавиться от заболевания, придется прибегнуть к хирургическому лечению.
Показания к хирургическому лечению
- ограниченное и разлитое гнойное воспаление орбиты
- внутричерепной абсцесс
- воспаление мягкой мозговой оболочки
- септические состояния
- острый одонтогенный гайморит
- остеомиелит верхней челюсти
- неэффективное консервативное лечение
Производят операции на гайморовом синусе внутриносовым (эндоназальным) и вненосовым (экстраназальным) доступами.
Эндоназальным доступом вскрывают носовую стенку и делают доступ для постоянного оттока и снабжения кислородом.
Радикальная операция методикой Колдуэлла-Люка делается через преддверие ротовой полости.
После оперативного лечения пациент находится в стационаре 5-7 дней. Пазуху промывают несколько раз.
При наличии абсолютных показаний следует обязательно выполнить прокол. Высококвалифицированный специалист убережет вас от осложнений и назначит нужное лечение после пункции. Лучше сделать это вовремя, чем потом лечиться хирургическим методом.