Панкреатит – это заболевание, которое появляется на почве воспаления и дегенерации поджелудочной железы. Данный орган очень важен в организме человека, он отвечает за выработку инсулина и выделяет фермент, позволяющий быстро и правильно перерабатывать пищу. Болезнь очень распространенная, особенно среди взрослых, но излечимая. Если придерживаться определенных врачебных правил и соблюдать диету, то пациент почувствует облегчение в ближайшее время. Важно знать от чего происходит воспаление поджелудочной, и какие меры предосторожности нужно предпринять.
Содержание:
Типы острого панкреатита
Чтобы как можно лучше разобраться в своем заболевании, нужно четко определиться со всеми его особенностями. Для начала нужно уточнить, какие виды панкреатита существуют. Острый панкреатит на сегодняшний момент занимает 3-е место по распространению и частоте болезней. Заболевание брюшной полости и поджелудочной делится на несколько типов:

Поджелудочная железа
- Геморрагический вид, в момент такого воспаления происходит кровоизлияние в поджелудочной железе.
- Интерстициальный тип – сильный оттек железы и брюшной части.
- Острый панкреатит. В этот момент в области поврежденного органа нащупывается уплотнение, и обнаруживаются участки распада.
- Гнойный панкреатит. Этот тип характеризуется гнойным накоплением в поджелудочной железе.
- Холециотопанкреатит – это острая степень заболевания, в момент которого происходит воспаление сразу двух органов пищеварения: желчного пузыря и поджелудочной железы.
Однако, несмотря на степень патологии, положительный результат виден в 90 процентах случаев, если вовремя начинать медикаментозное лечение и соблюдать правильную диету, назначенную врачом.
Основные причины заболевания
У взрослых, особенно у мужчин панкреатит развивается чаще, чем у детей. Причинами служат такие факторы:
- чрезмерное употребление алкоголя
- частое питание жирной пищей и фаст-фудами
- нарушение работы желчного пузыря: камни в протоках и пузыре
- дуоденит

Камни в желчном пузыре
- неправильное и нерегулярное питание
- операция на желчевыводящих путях или в области эпигастрии
- травма живота, глубокие ранения
- язва кишечника и желудка, эрозия
- рентгенография желчевыводящих путей, эндоскопия
- побочное явление на какой-либо медикамент, особенно это относится к антибиотикам, сульфаниламидам и эстрогенам
- глистные инвазии
- вирусные инфекции: свинка, гепатит группы С и В
- нарушение работы обмена веществ
- сбой в гормональной системе
- врожденное нарушение строения протоков поджелудочной железы
Хотя признаков много, но, к сожалению, очень часто врачу не удается установить основную причину развития болезни. Лечение назначается по общему состоянию.
Если болезнь обнаружена у ребенка, то вызвана она, скорее всего причиной неправильного питания, инфекционной патологией либо возникла по причине аллергической реакции. Дети еще до конца не приспособлены к внешним возбудителям и инфекциям, поэтому обострение панкреатита проходит в сложной форме и с осложнениями.
Признаки и симптомы панкреатита
Заболевание данного характера у каждого человека может выражаться по-разному, все зависит от степени и вида болезни. Существуют общие симптомы, по которым можно определить наличие острого панкреатита у пациента, в них входят:

Панкреатит
- чувство тошноты, рвотная реакция
- боль в подреберье
- высокая температура, желтый или бледный оттенок кожи
- болевой синдром
- тошнота, рвота
- проблемы со стулом: могут быть как запоры, так и расстройство, а иногда и то и другое
- проблемы с затрудненным дыханием
- головная боль
- вздутие живота
- человека резко кидает в пот или наоборот все тело начинает гореть
- миалгия
- желтуха
Все эти симптомы происходят из-за сильной интоксикации организма. Если болезнь запустить, то возможны такие последствия: потеря сознания, сильная рвота желчью или непереваренной пищей, мучительная непрекращающаяся тошнота, пенистый жидкий стул с ужасным запахом, у больного начинает прыгать артериальное давление, общее недомогание и слабость.
Иногда в индивидуальном порядке во время острой формы панкреатита у больного может быть: изжога, отрыжка, сухость в ротовой полости и икота. Иногда при диагностировании врач может обнаружить на теле синюшные пятна, это сигнализирует о выводе крови в подкожную часть, что очень опасно для здоровья и жизни пациента.
Боль в животе нельзя игнорировать, лучше сразу пройти обследование и определить причину, чтобы как можно быстрее и легче вылечить патологию.
Какую боль испытывает пациент с панкреатитом
Боль невозможно не почувствовать при обострении панкреатита.
Болевое ощущение имеет свои особенности:

Боли
- боль режущая, тупая или острая, в зависимости от длительности воспалительного процесса
- интенсивная и нарастающая
- может возникнуть неожиданно
- боль чаще всего наблюдается в левой части живота, при тотальном воспалении боль может отдавать в поясничную часть
- ощущение боли усиливается после приема еды и особенно во время употребления алкоголя
Болевой синдром может быть настолько сильным, что если пациенту вовремя не дать обезболивающий препарат, он может потерять сознание от болевого шока. Локализация боли может меняться в зависимости от того, какой орган вызывает воспаление. Если это связанно с желчным пузырем, то больной будет указывать на боль справа, ближе к подреберью.
Диагностическое обследование
Поджелудочная железа расположена довольно глубоко в организме человека, поэтому распознать панкреатин достаточно сложно. Чтобы поставить такой диагноз, врач рекомендует пройти полное обследование, в которое входит: УЗИ, ангиография железы и ее сосудов, анализ мочи на исследование пищеварительных ферментов и общий анализ крови.
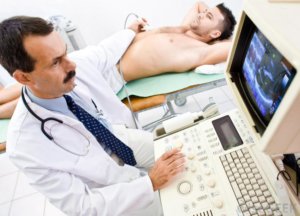
УЗИ поджелудочной железы
В комплексе с этими анализами доктор должен ощупать пациента и при помощи осмотра обнаружить больной орган. Если в крови и моче больного уровень сахара будет значительно увеличен, то это признак панкреатита, также об этом сигнализирует наличие в моче фермента амилазы. Кроме того, внимательно изучаются показатели СОЭ и лейкоцитоза.
Помимо основных обследований, врач может попросить сделать дополнительные исследования, для точного подтверждения диагноза. Выявить патологию может рентгенография, однако применяют данный способ очень редко, так как он несет за собой много негативных реакций.
Кроме УЗИ, хорошо провести компьютерную томографию, благодаря которой можно четко увидеть пораженную ткань железы и наличие новообразований.
Следующая диагностика – магниторезонансная томография. Данный метод позволяет исследовать степень некроза, ишемию и уровень метаболизма, которые сами по себе могут спровоцировать воспаление поджелудочной железы.
Иногда назначается ангиография и лапароскопия, для уточнения формы болезни, и чтобы обнаружить проблему с функционированием кровообращения.
К некоторым методам диагностики врач прибегает реже, но если все же он требует от больного пройти полное обследование, то сотрудничество пойдет только на пользу. Ведь правильный диагноз – это залог дальнейшего здорового образа жизни.
Питание при остром панкреатите
Острый и хронический панкреатит чаще всего лечится правильной диетой, которую важно строго соблюдать. Меню должен подробно расписать лечащий врач, в рационе должны минимально присутствовать такие продукты, как: сахар, жиры и углеводы, а вот употребление белков можно увеличить.
Перечислить все, что нельзя есть, просто невозможно, главное – не есть острое, жареное, сладкое, копченное, маринованные продукты, кислое, и не пить алкоголь, газированные напитки. Воздерживаться от блюд с грубой клетчаткой (свежих овощей и фруктов).
Так как множество полезных продуктов в рационе больного находятся в запрещенном списке, то для поддержки организма нужно регулярно употреблять витамины.
Кроме этого, важно следить за постоянством питания, лучше кушать меньше, но чаще. Минимум кушать 5 раз в день небольшими порциями, чтобы не перегружать поджелудочную железу.
Разрешено есть такие продукты:

Диета
- молочные (йогурты, кефир, творог, сливочное масло и некислые сыры)
- протертые каши
- пшеничный хлеб, лучше чтобы он был несвежий
- отварная нежирная рыба
- омлет на основе белков
- печеные и отварные овощи
- ягодные и фруктовые соки, некислые
- говядина и мясо птицы
Правильное, сбалансированное питание в комплексе с консервативной терапией ускорит достижение положительного результата и полное выздоровление.
Медикаментозное лечение
Основная терапия, которая назначается при остром панкреатите – это медикаментозное лечение. В состав такой курсовой терапии входят следующие моменты:
- В первую очередь надо избавить пациента от болевого синдрома, и если он потерял сознание, то привести его в чувства. Для этого в медицине используются такие препараты: Октреотид, Аспирин и Диклофенак, если состояние критическое, то используют морфин.
- На следующем этапе проводят очищение крови в поджелудочной железе. Для этого проводится инвазионная терапия или капельница. Лечение выполняется только в стационаре. В организм вводится жидкий раствор, который быстро всасывается в кровь. Применяют: Зимофен, Цалол, Гордокс, Пантрипин, Трасилол, Инипрол и Контрикал.

Медикаменты
- Затем назначается симптоматическое лечение. Специальные фармакологические медикаменты снимают рвотный рефлекс, снижают кальций и нормализуют сердечный ритм и давление.
- Строгое соблюдение диеты. В случае обострения назначается голодовка в течение трех дней, для того чтобы обеспечить для поджелудочной железы полный покой. Назначается только питье чистой воды и все. Через трое суток можно включить в рацион жидкое питание, меленые супы и каши. Чтобы во время еды пища лучше и быстрее усваивались, назначают лекарства: Пиперациллин, Цефалоспорин и Метронидазол.
Оперативное лечение
Если острый панкреатит наблюдается в тяжелой форме, тогда требуется проведение операции, особенно это эффективно в случае развития инфекции или при получении серьезной травмы живота.
В послеоперационный период важно, чтобы за больным кто-то ухаживал, ведь в первые сутки больной будет чувствовать слабость в руках и ногах, поэтому лучше оставаться в больнице, где сможет помочь в уходе обученный медперсонал.
В такой уход включается:
- регулярный прием обезболивающего препарата
- контроль артериального давления, и наблюдение за показателями мочи и крови
- при нарушении обмена веществ назначают препараты для борьбы с инфекцией
- делается инъекция с глюкозой
Курс реабилитации проходит у всех индивидуально.
Итак, острый панкреатит – это довольно серьезное заболевание, которое требует своевременного лечения. Важно вовремя реагировать на болевые симптомы и идти в поликлинику для постановки точного диагноза. Важно выполнить все рекомендации врача и сдать необходимые анализы. Также требуется строгое соблюдение диеты, и соблюдение профилактических мер предосторожности. Послушание врачу и оперативность действия – залог Вашего здоровья!